Louis Pasteur ha segnato una svolta epocale nella storia della medicina del XIX secolo, introducendo scoperte fondamentali che hanno gettato le basi per lo sviluppo degli antibiotici. Tuttavia, con il trascorrere degli anni, i batteri hanno sviluppato strategie di adattamento sempre più sofisticate, rendendo più arduo il compito di contrastarli. Questo fenomeno di resistenza batterica è oggi motivo di grande preoccupazione per la comunità scientifica, soprattutto per quanto riguarda il ceppo Mcr-1.
Batterio-resistenza
L’impiego massiccio e spesso indiscriminato degli antibiotici, ben oltre le reali necessità cliniche, ha favorito nei batteri l’evoluzione di meccanismi di difesa sempre più efficaci, capaci di eludere anche i farmaci che dovrebbero eliminarli. È fondamentale ricordare che la prescrizione e l’assunzione di antibiotici devono avvenire esclusivamente sotto controllo medico e solo quando strettamente necessario.

Gli antibiotici, infatti, sono efficaci soltanto contro le infezioni di origine batterica; nelle infezioni virali, invece, il loro utilizzo è inutile e può risultare dannoso, poiché non accelerano la guarigione e contribuiscono alla selezione di ceppi resistenti. L’abitudine di assumere antibiotici al primo sintomo di raffreddore, spesso senza una reale necessità, ha avuto conseguenze negative a lungo termine per la salute pubblica.
Il batterio Mcr-1, particolarmente diffuso in Cina ma presente anche negli Stati Uniti, ha sviluppato una resistenza tale da non essere più sensibile nemmeno alla Colistina, considerata l’ultima risorsa terapeutica. Il timore degli esperti è che anche interventi chirurgici di routine, come l’appendicectomia, possano trasformarsi in procedure ad alto rischio a causa di infezioni potenzialmente letali provocate da questo batterio.
La ricerca salvifica
La ricerca scientifica rappresenta oggi la principale speranza per fronteggiare questa emergenza sanitaria globale. Gli scienziati di tutto il mondo sono impegnati nello sviluppo di nuove strategie e molecole, poiché gli antibiotici attualmente disponibili, sia specifici che ad ampio spettro, risultano spesso inefficaci contro la diffusione del Mcr-1, che in alcune aree dell’Asia colpisce fino al 25% dei pazienti ospedalizzati.

La Colistina, un antibiotico utilizzato solo come estrema risorsa a causa dei suoi effetti collaterali a carico dei reni, rappresentava l’ultima linea di difesa contro alcuni batteri multiresistenti. Grazie ai progressi della ricerca, la produzione di antibiotici è stata affinata per migliorarne la tollerabilità, ma ciò non è bastato a fermare l’evoluzione della resistenza.
Oggi, anche la Colistina ha perso la sua efficacia e si stima che ogni anno circa 700 mila persone muoiano a causa di infezioni provocate da batteri ultra-resistenti come il Mcr-1. Questo scenario rappresenta un’emergenza globale che richiede risposte immediate e concrete. Persino la tubercolosi, che si riteneva ormai sotto controllo, sta riemergendo in alcune delle aree più svantaggiate del pianeta.
Antibiotici indispensabili
Molte procedure mediche, come gli interventi chirurgici, il parto cesareo, le estrazioni dentali complesse, i trapianti e la chemioterapia, dipendono dall’efficacia degli antibiotici per prevenire e trattare le infezioni. Per troppo tempo si è dato per scontato il loro potere, ma oggi è necessario riconsiderare il loro utilizzo e adottare un approccio più responsabile. Una semplice ferita infetta non dovrebbe mai diventare una minaccia per la vita.

Eppure, se la diffusione di batteri resistenti come il Mcr-1 continuerà senza controllo, il rischio è che gli ospedali diventino luoghi meno sicuri e che gli antibiotici perdano progressivamente la loro efficacia. La responsabilità di questa situazione ricade in parte anche su chi prescrive antibiotici con troppa leggerezza: una mentalità diffusa che deve essere superata.
Al contrario, esistono medici che preferiscono esplorare tutte le alternative terapeutiche prima di ricorrere agli antibiotici, un approccio che si rivela più lungimirante. Va inoltre considerato il problema degli antibiotici “nascosti”, utilizzati negli allevamenti intensivi per favorire la crescita degli animali, contribuendo così alla diffusione della resistenza anche attraverso la catena alimentare.
Batteri buoni e cattivi
La flora batterica intestinale è composta prevalentemente da batteri “benefici”, che svolgono un ruolo essenziale nell’assorbimento dei nutrienti e nel mantenimento dell’equilibrio dell’organismo. Questi si distinguono nettamente dai batteri patogeni, responsabili di infezioni che possono compromettere la salute umana e che devono essere combattuti con antibiotici specifici o ad ampio spettro.
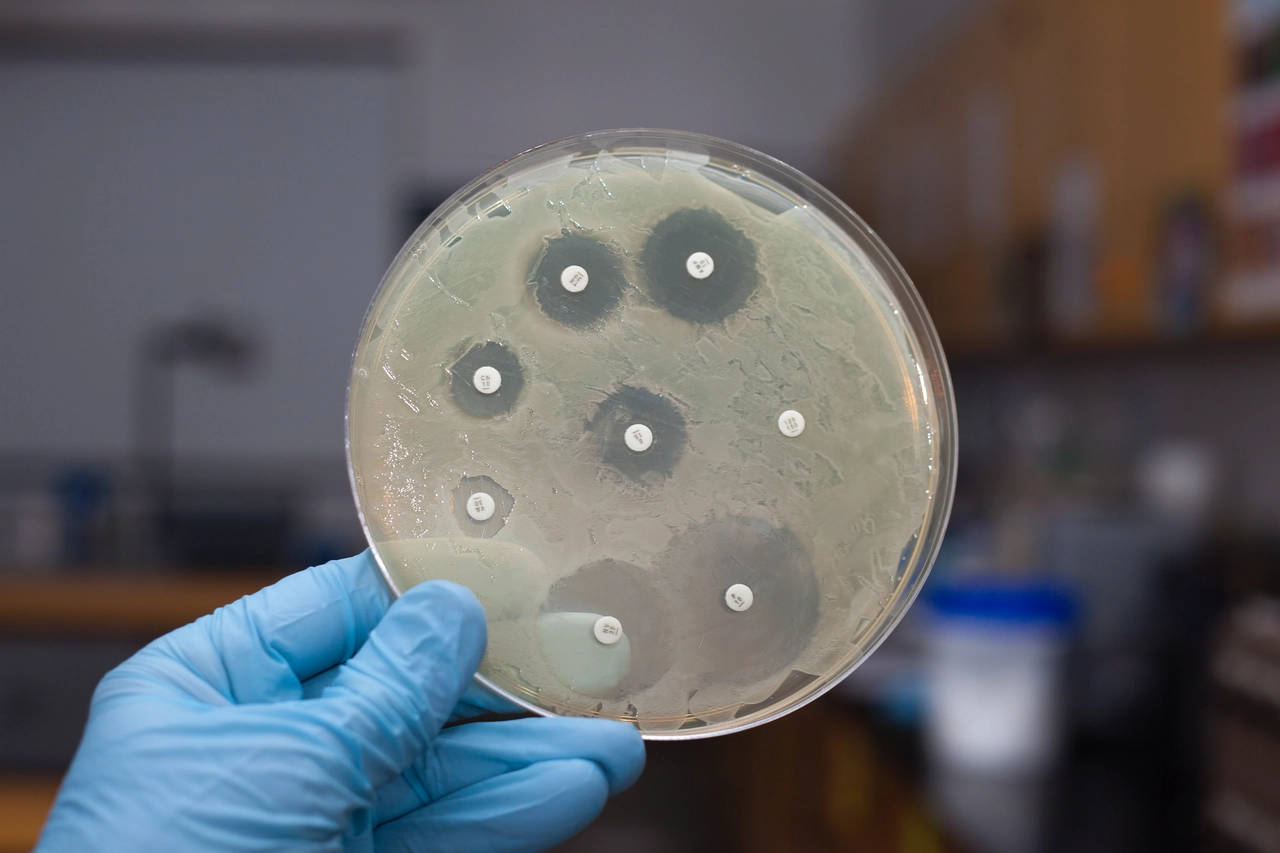
I batteri sono organismi unicellulari, estremamente semplici nella struttura ma capaci di provocare danni considerevoli. Si presentano in diverse forme, come cocchi, bacilli, vibrioni o spirilli, e il loro ciclo di vita prevede una fase iniziale di latenza prima della comparsa dei sintomi.
Esistono batteri aerobi, che necessitano di ossigeno per sopravvivere, e batteri anaerobi, che invece vivono in assenza di ossigeno. Infezioni batteriche come la polmonite, se non trattate adeguatamente, possono evolvere in sepsi e portare a un collasso multiorgano. Per questo motivo è indispensabile disporre di antibiotici efficaci, in grado di bloccare e debellare queste minacce in modo definitivo.